Les maladies auto-immunes sont un groupe de maladies variées qui ont comme caractéristique commune la perte de tolérance immunologique de l'organisme face à ses propres constituants. Font partie de ce groupe de maladie, le diabète de type I, la sclérose en plaques, le lupus ou encore le syndrome de Sjögren primitif.
Les tissus épithéliaux au niveau de la peau, des muqueuses ou des glandes, sont les cibles fréquentes de la réponse immunitaire.
Dans le cas du syndrome de Sjögren primitif (SSp)1, l'épithélium des glandes salivaires et lacrymales est la cible de l'auto-immunité. Les lymphocytes infiltrent les glandes lacrymales et salivaires conduisant à une diminution des sécrétions de larmes et de salive se traduisant par un syndrome sec oculaire et buccal. Cette infiltration peut toucher d'autres organes, notamment les poumons et les reins.
Les cellules épithéliales salivaires ne sont pas que la cible passive de l'auto-immunité, elles jouent un rôle actif dans la physiopathologie du SSp, en participant au maintien des lymphocytes et à leur survie dans les glandes salivaires. Mais les mécanismes exacts régulant ce rôle ne sont pas encore parfaitement compris.
Dans une étude publiée dans le journal Arthritis&Rheumatology, des chercheurs de l'équipe Maladies Auto-Immunes de l'UMR1184S (IDMIT/INSERM/Université Paris-Saclay/Hôpital Kremlin-Bicêtre) en collaboration avec le service de Rhumatologie de l'Hôpital Kremlin-Bicêtre , ont étudié les interactions entre les cellules épithéliales salivaires (CES) et les lymphocytes T (LT). Ils se sont intéressés plus spécifiquement à l'axe interleukine-7 (IL-7)/Interféron (IFN). L' IL-7 est une cytokine majeure pour le maintien de l'homéostasie lymphocytaire T. Des travaux précédents ont montré que la cytokine IL-7 était augmentée dans les glandes salivaires de patients SSp.
Dans cette nouvelle étude, il a été démontré qu'il existait une augmentation du taux sérique2 d'IL-7 chez les patients ayant un SSp comparés à des sujets contrôles. Ces taux élevés sont associés à la présence des marqueurs d'activation lymphocytaires B et des marqueurs d'activité de la maladie comme la lymphopénie.
De plus, les chercheurs ont montré que les CES cultivées à partir de biopsies de glandes salivaires et immuno-stimulées par l'acide polycytidylique poly(I :C)3, l'IFNα4 ou l' IFNγ4 secrétaient de l'IL-7. La stimulation des lymphocytes T des patients ayant un SSp par de l'IL-7 induit leur activation ainsi qu'une sécrétion d'IFNγ plus importante que chez les sujets contrôles.
Des cultures d'explants de biopsies de glandes salivaires de patients ayant un SSp, en présence ou non d'anticorps inhibant le récepteur à l'IL-7 (anti-IL-7R) ont été réalisées. L'analyse transcriptomique (quantification des ARN) de ces biopsies et des cellules qui s'en étaient échappées a permis de montrer que l'anticorps anti-IL7R permet une diminution de l'expression de certains gènes induits par les interférons.
Tous ces résultats suggèrent la présence d'une boucle d'amplification IL-7/IFN impliquant les cellules épithéliales salivaires et les lymphocytes T dans le syndrome de Sjörgen primitif. La signature interféron (excès de stimulation des voies de signalisation impliquant des gènes induits par des interférons) présente au cours du SSp pourrait expliquer, l'augmentation de l'IL-7 notamment via l'induction d'une production d'IL-7 localisée. Cette production locale pourrait participer à l'activation lymphocytaire T et notamment à la production d'IFNγ dans les glandes salivaires. Ce travail ouvre également des perspectives avec le développement d'un modèle original de culture d'explants de glandes salivaires. Ce modèle a, en effet, permis de montrer que l'anticorps anti-IL-7R diminuait la signature interféron au niveau tissulaire. Ainsi, cibler l'axe IL7/IL7R dans les glandes salivaires de patient SSp pourrait être une piste thérapeutique intéressante.
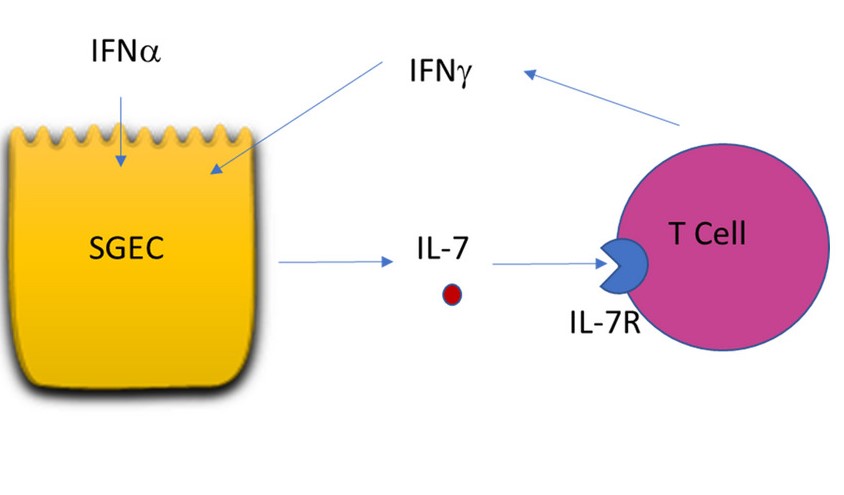
Représentation schématique de la boucle d'amplification IL-7/IFN impliquant les cellules épithéliales salivaires (SGEC) et les lymphocytes T (T cell).
1 : Le SSp touche principalement les femmes avec un pic de fréquence autour de 50 ans. Sa prévalence est estimée entre 0,01 et 0,09 %.
2 : Le taux sérique est le taux mesuré dans le sérum, plasma exempt des éléments participant à la coagulation sanguine.
3 : L'acide polycytidylique poly(I :C) est utilisé pour susciter une réponse immunitaire en simulant une infection virale.
4 : Les interférons (IFN) sont des cytokines produites en réponse à une infection virale à ADN ou ARN. Ils sont classés en trois types : le type I non immun regroupant les interférons α leucocytaires, l'interféron β fibroblastique et d'autres variétés; le type II ou immun constitué de l'interféron γ est produit par les cellules NK et T essentiellement ; le type III regroupant les interférons λ. À chaque type correspond un récepteur particulier et une voie de transduction du signal. Les INF vont stimuler ou inhiber jusqu'à 300 gènes différents codant pour des protéines intervenant dans la défense antivirale, l'inflammation, l'immunité adaptative, etc. Les propriétés des interférons sont utilisées en thérapeutique pour traiter certaines infections virales.